80歳以上の非ST上昇型心筋梗塞/不安定狭心症に侵襲的治療を行うか; RCTによる検討
Invasive versus conservative strategy in patients aged 80 years or older with non-ST-elevation myocardial infarction or unstable angina pectoris (After Eighty study): an open-label randomised controlled trial.
Tegn N et al. Lancet. 2016;387:1057-65.
「80歳以上の患者は通常クリニカルトライアルから除外されているため、80歳以上の患者に対する治療はEvidenced basedでない」というのが著者らの主張で、‘通常除外されている’80歳以上の患者にスポットを当てて高齢者ACSに対する侵襲的治療の妥当性について検討しています。具体的には、比較的安定したACS(疑いも含む)患者に対し、侵襲的治療群/薬物治療群の無作為割付を行い、侵襲的治療群の患者に対しては原則的に冠動脈造影が施行され、血行再建の適応があれば施行し、薬物治療群との予後を比較するというものです。結果は、心筋梗塞、緊急血行再建に関して薬物療法群のほうがイベント発生率が高く、死亡に関しては両群で有意差なしというものでした。
虚血性心電図変化やトロポニン上昇等のACSの客観的根拠がなくてもエンロールが可能であったことから、ACSが否定できない比較的軽症の患者も含まれていたと考えられ、死亡率に有意差がつかなかった一因かもしれません(結果的に侵襲的治療群に割り付けられた患者のうち血行再建を施行されたのはおよそ半数のみ)。この曖昧なエントリー基準がこのスタディの焦点を少々ぼかしてしまったような気もしますが、それでも心筋梗塞、緊急血行再建については有意差を認めており、ADL低下予防という観点からは高齢者に対しても侵襲的治療を考慮するほうがよいのかもしれません。一口に高齢者といっても個々の患者さんの状況は様々で、そこに高齢者対象のスタディの難しさがあるように思います。
[背景/方法]
非ST上昇型心筋梗塞(NSTEMI)および不安定狭心症は、80歳以上の患者入院の原因となる主要な疾患であるが、弱年患者と比較すると、こういった高齢患者に対する侵襲的治療は回避される傾向にある。再血行再建と内服加療を比較する大規模RCTにおいても、80歳以上の患者に関するサブグループ解析は、対象患者が少なく検討が困難であった。本研究の目的は、80歳以上の高齢患者における早期の侵襲的治療が保存的治療と比較して予後改善効果を認めるかどうかを明らかにすることである。
スタディデザイン: 多施設オープンラベルRCT
登録期間: 2010年12月-2014年2月
対象: 80 歳以上のNSTEMIもしくは不安定狭心症(心電図変化、トロポニン上昇を伴わなくてもenroll可)
除外: 虚血症状持続、心原性ショック、出血リスクが高い、余命が12ヶ月以内、精神疾患(認知症)、COPD等の患者
無作為化: 登録患者は 侵襲的加療もしくは保存的加療の2群に無作為割付された。
手技: 侵襲的加療群では、早期冠動脈造影(その結果で、PCI/CABG/至適薬物療法のいずれかを選択)が行われた。保存的加療群では、至適薬物療法のみが行われた。侵襲的加療群に割付られた患者は、割付1日後にOslo University Hospitalに搬送され、CAG/必要に応じたad-hoc PCIが施行された。PCI施行後は、転送元の病院に再搬送され、治療が継続された。保存的加療群であっても、再閉塞、不安定狭心症再燃、心室性不整脈、心不全増悪等を認めた場合には、冠動脈造影が考慮された。
アウトカム: プライマリアウトカムは心筋梗塞、再血行再建、脳卒中、死亡の複合エンドポイント。再梗塞の定義はトロポニン上昇を伴う新規胸部症状。セカンダリアウトカムは全死亡。
[結果]
観察期間の中央値は1.53年。229例が侵襲的加療群に、228例が保存的加療群に割付された。侵襲的加療群においては、107例(47%)がPCI治療を、6例(4%)がバイパス加療を受けた。9例(4%)はドロップアウト、脳卒中、出血等の理由でCAGが施行されなかった。198例(90%)の症例ではradial approachによる冠動脈造影が行われた。
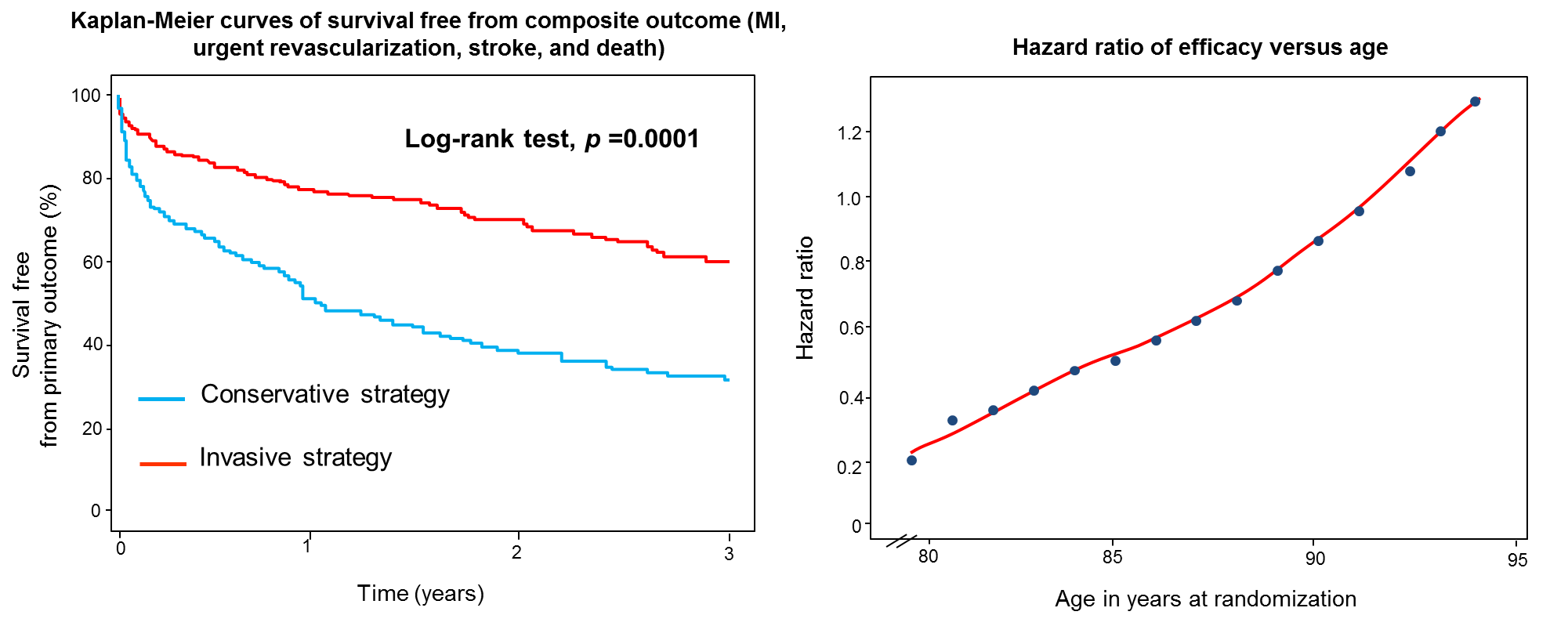
フォローアップにおいては、プライマリエンドポイントは侵襲的加療群の93例(41%)に、保存的加療群の140例(61%)に認められた(HR 0.53, 95%CI 0.41-0.69, p=0.0001)。セカンダリエンドポイント(全死亡)は侵襲的加療群の57例(25%)に、保存的加療群の62例(27%)に認められた(HR 0.87, 95%CI 0.59-1.27, p=0.53)。→有意差のあった項目は心筋梗塞と緊急血行再建のみであった。
侵襲的加療群では4例(2%)のmajor bleeding、23例(10%)のminor bleedingを認めたのに対し、保存的加療群では4例(2%)のmajor bleeding、16例(7%)のminor bleedingを認めた。
侵襲的加療の有益性は年齢の上昇に伴い低下し、90歳以上の患者においては、侵襲的加療の有益性を証明できなかった(Figure右)。
[結論]
80歳以上のNSTEMIおよび不安定狭心症患者において、侵襲的治療は、保存的治療(薬物療法のみ)と比較し、心筋梗塞、再血行再建、脳卒中、死亡の複合エンドポイントを有意に減少させた。侵襲的治療の有益性は、対象患者が高齢となるほど低い傾向を認めた。出血合併症に関しては両群で発症率の差は認めなかった。