後世に残るのはどっち? 論文? 学会発表? 某上司
今回のお題は、「留学先で現在取り組んでいるトピック」についてです。
まずは当施設の論文執筆に関する特徴をお話します。一言で言うと自由です(余談ですが、フランス国旗の”青色は自由の象徴”というのは俗説らしい)。何をやってもいいし、どれだけやってもいい、という風潮を私は感じています。

ドラクロワ作の「民衆を導く自由の女神」です。モナ・リザ同様、ルーブル美術館の見物の一つです。
フランス国旗トリビア
・海上で使用する場合は、青、白、赤は均等に3等分ではなく、「青:白:赤=30:33:37」だそうです。
・「青=自由、白=平等、赤=友愛」は俗説。フランス政府公認の説明はこちら(フランス語です)。長いので割愛します。
当施設には、各国から様々な目的でfellowが来ています。私のようにresearchメインのresearch fellowもいれば、ゼロから電気生理の知識や手技を学ぶことを目的としているtraining fellow(これは私の造語です)もいます。そのようなfellowは、もともと目的としていないのか、論文を執筆しないこともあります。私は、日本の先輩の例に洩れず、論文執筆を目的とした留学です。論文ネタは、ボスから指示されるネタもあれば、自分でひねり出したネタもあります。また、ボスや周りのドクターも、フランス人気質?、文化?のためか、ふと思いつきの如く、ネタを言うことがあります。論文ネタのひらめきとは、そもそもそういうものなのかもしれませんね。「これやってみない?」と雑談の中で何の前触れもなく、suggestionなのかキラーパスなのか、漠然とした捉えどころのないネタを提供されることもあります。そのため、いまいちそのネタに対する思い入れ、本気度が分からないこともあります。その後は、進捗状況を尋ねられることもないため、自分が主体的に取り組まなければ、時間だけが過ぎていきます。私は甘えん坊なので、課題を細分化してもらったり、ボスの定期的なチェックや軌道修正を入れてもらった方がやりやすいのですが、当施設はそうではないようです。自分で時間を捻出してデータ収集やresearchし、周囲を巻き込んで随時discussionしていくしかありません。この点は定期的にresearch conferenceのようなmeetingがある施設の先生をうらやましく思います。
自分でネタを探すにあたって、今更ですが、研究がfeasible (実行可能な)であることが、重要だと身に染みて感じる今日この頃です。feasibleであるためには、自施設の強みに目を向けることが大切だと思います。
当施設の強みは、放射線科医(radiologist)とelectrophysiologistの垣根がシームレスなことです。当施設は、アブレーションと画像所見に関する論文も多数発信しています。そのような論文には、radiologistの協力が欠かせません。すなわち当施設では、不整脈及びアブレーションに関連した(radiologistによる)画像解析が強みだと感じています。心室頻拍のアブレーションを例に挙げてみます。アブレーション前に画像所見から、ここがイスムス(心室頻拍の原因)に成り得るとradiologistから意見がでます。びっくりしたのですが、アブレーション中にradiologistがカテ室に入ってきて、「心室頻拍の起源はどこだった?」などと、アブレーションの進捗状況を質問してきます。私の携わった日本の施設にこのような光景はありませんでした。日本ではradiologistが、cardiac imagingではなく、より専門性の高い不整脈やアブレーションに特化した画像解析を行うことは、非常に稀ではないでしょうか。日本では私はむしろ、他科との敷居の高さに辟易する毎日でした。
私は現在、「虚血性心疾患の慢性期に”心室頻拍のみ”を起こす症例と、”心室細動のみ”を起こす症例の違い」について診ています。先日もこのテーマに関する学会の準備をしました。当初は電気生理学的な所見のみでまとめようと思ったのですが、ふと画像所見も違いがあるのではと思いました。しかし画像解析にはradiologistの協力が不可欠です。これをボスに提案したところ、二つ返事で「It makes sense」と承諾してくれました。その後は、鶴(ボス)の一声で、「ボス→radiologyのprofessor→radiologyのdoctors」と一瞬で指令系統が確立し、画像解析の協力をしていただきました。その間、私は会ったこともないradiologistsと、メールでやりとりしただけでした。Radiologist間のdiscussionもすべてCCに私のメールアドレスを入れて頂き、私からもdiscussion内容が分かるような形でした。未だに協力してくれたradiologyの先生方にお会いしていません。日本人の性として一言お礼を言いたいのですが。
第5回のレポートでも言及しましたが、「心室頻拍のアブレーションをCT画像所見に基づいて行う」ことに関しても、radiologistの協力あってのことです。今後この治療方法の経過を論文化できると思います。
手前味噌ですが、心房細動の発症メカニズムと、肺静脈隔離術という治療方法を世界に先駆けて考案したのは当施設です(N Engl J Med. 1998;339:659–666.)。現在”発作性”心房細動に対するカテーテルアブレーションは、治療コンセンサスが得られていると思います。ところが、”非発作性”心房細動(=慢性心房細動)に対するアブレーションに関しては、肺静脈隔離術だけでよいのか、プラス・アルファが必要なのか、必要であれば何を追加すればいいのか、治療コンセンサスがないのが現状です。非専門の先生や一般の方々はびっくりするかもしれませんが、施設によって治療方法が異なっているのです。日本も世界も然りです。時代とともに、”非発作性”心房細動に対するアブレーションの治療方法は変遷してきました。もう一度手前味噌ですが、”非発作性”心房細動に対するアブレーション手法を、提案・発信してきたのも当施設です。
現在、マーシャル静脈が心房細動に一役かっているという報告が相次ぎ、マーシャル静脈にエタノール注入を行うことで、治療成績がどうなるかが検討されています(Am Heart J 2019;215:52-62.このレポートを執筆している現在、この研究結果はまだ出ていません)。当院でもこのマーシャル静脈へのエタノール注入療法に着目して、行っています。これもやっている施設はそれほど多くないことから、当院の強みと感じています。少し大雑把な説明になってしまいますが、”非発作性”心房細動の症例において、マーシャル静脈エタノール注入を行うことで、治療成績がどうなるか、他に良い影響はあるのか検討しています。
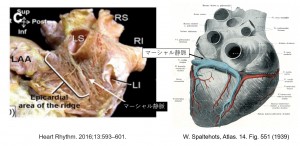
マーシャル静脈の解剖
マーシャル静脈は、冠静脈洞から分枝して、左房後壁から左肺静脈に向かって走行します。RS: 右上肺静脈、RI: 右下肺静脈、LS: 左上肺静脈、LI: 左下肺静脈、LAA: 左心耳
渡仏して、あっと言う間に8カ月が過ぎました。提供されたネタに安住するのではなく、自分でネタを探し出して、それに取り組むことを目指してきました。「学会発表はするが、論文書かず。否、書けず」の自分からの脱皮を試みてきたつもりです。絵に描いた餅で、このまま論文を書かずに終わってしまうのではないかという焦りと不安の毎日でしたが、何とかなりそうな気がしてきました。この8か月間はretrospectiveに見ると、自施設の強みは何か、何がfeasibleかを把握するためのインプットのための期間だったと感じています。楽観的すぎるとお叱りがあるかもしれませんが、8カ月”も”かかったとは思っていません。必要な期間だったと考えています。
